Thai phụ gặp các vấn đề trong thai kỳ, vấn đề sức khỏe thường được bác sĩ Sản khoa chỉ định đẻ mổ để đảm bảo an toàn cho cả mẹ và bé. Phương pháp đẻ mổ thường được áp dụng theo hướng mổ đẻ dọc hoặc mổ đẻ ngang. Vậy mổ đẻ dọc hay ngang tốt hơn? Khi nào mẹ cần đẻ mổ?
Bạn đang đọc: Thai phụ mổ đẻ dọc hay ngang tốt hơn? Khi nào đẻ mổ?
1. Một số kiến thức về đẻ mổ. Thai phụ nên mổ đẻ dọc hay ngang?
Sinh mổ là một trong những phương pháp sinh nở mà mẹ bầu có thể áp dụng để cuộc sinh diễn ra dễ dàng và thuận lợi hơn. Cùng tìm hiểu về phương pháp sinh mổ, từ đó nắm được thai phụ mổ đẻ dọc hay ngang tốt hơn.
1.1. Thai phụ mổ đẻ dọc hay ngang tốt hơn? Những điều mẹ bầu cần biết về phương pháp đẻ mổ
Đẻ mổ là phương pháp sinh nở có xâm lấn, thực hiện bằng cách rạch một đường tại thành bụng của mẹ, sâu tới tử cung để đưa thai nhi ra ngoài. Trước đây, mổ đẻ thường gắn liền với những biến chứng sản khoa, hậu sản, những tai biến nguy hiểm trong quá trình phẫu thuật. Tuy nhiên, với sự phát triển của y học hiện đại, đẻ mổ giờ đã không còn đáng sợ. Các mẹ bầu thường được tiến hành sinh mổ trong phòng sinh vô khuẩn, có trang bị đầy đủ máy móc, thiết bị để theo dõi tình trạng sức khỏe trong quá trình sinh. Đồng thời, thai phụ còn được truyền kháng sinh, truyền dịch, gây tê tủy sống trước khi tiến hành mổ đẻ.
Đẻ mổ được coi là giải pháp tối ưu với các mẹ bầu không thể tiến hành sinh thường, quá trình sinh thường gặp khó khăn. Không chỉ đảm bảo an toàn cho những trường hợp mẹ bầu gặp vấn đề sức khỏe, mổ đẻ còn hạn chế được những tai biến có thể xảy ra khi thai nhi chào đời qua ngả âm đạo của mẹ như chấn thương hộp sọ, kẹt vai gây tổn thương đám rối dây thần kinh ở cánh tay, thai bị ngạt, gãy xương,…
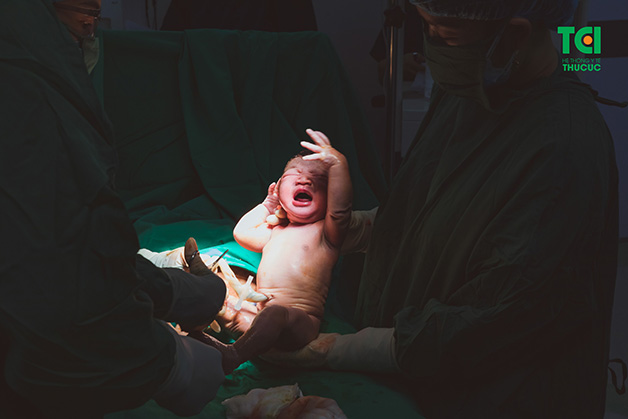
Phương pháp đẻ mổ giúp thai nhi có thể chào đời an toàn khi mẹ gặp các vấn đề bất thường trong thai kỳ
Quá trình đẻ mổ diễn ra như sau:
– Thai phụ được đưa vào phòng mổ vô khuẩn, được gắn các điện cực kết nối cùng máy theo dõi chỉ số huyết áp, nhịp tim,…
– Tiếp đó, điều dưỡng sẽ tiến hành truyền dịch, kháng sinh cho mẹ bầu.
– Bác sĩ gây tê, gây mê tiến hành gây tê tủy sống và lắp ống thông tiểu cho mẹ.
– Bác sĩ vệ sinh cẩn thận vùng bụng dưới, thân dưới và bắt đầu rạch một đường tại thành tử cung để lấy thai.
– Thai nhi được đưa ra ngoài, bác sĩ tiến hành cắt rốn và chuyển bé sang khu vực khám, theo dõi sau sinh.
– Bác sĩ thực hiện lấy nhau thai ra ngoài, vệ sinh lại tử cung của các mẹ và xử lý vết mổ, rạch tại bụng dưới của mẹ, kết thúc quá trình đẻ mổ.
Đẻ mổ, các mẹ cần phải thực hiện phẫu thuật. Vì vậy, để đảm bảo tránh nhiễm trùng, đồng thời cảm thấy bớt lo lắng hơn về việc phải chăm sóc, vệ sinh cá nhân thế nào sau sinh mổ, chị em cần tắm rửa sạch sẽ trước sinh. Trước khi vào phòng sinh, mẹ bầu cũng cần giữ tâm lý vững vàng, tránh để bị lo lắng, hồi hộp quá mức.
Phương pháp sinh mổ dù đã được đảm bảo, an toàn hơn trước đây nhưng vẫn tiềm ẩn một vài nguy cơ biến chứng mà các mẹ bầu cần nắm được:
Với sản phụ, đẻ mổ khiến:
– Thời gian thể trạng phục hồi kéo dài hơn. Sản phụ có thể phải nằm viện lâu hơn.
– Khả năng nhiễm trùng hậu sản khá cao. Điển hình là nhiễm trùng ngay tại vết mổ, nhiễm trùng nội mạc tử cung, nhiễm trùng đường tiết niệu.
– Sản phụ có thể bị thuyên tắc mạch do xuất hiện cục máu đông. Đặc biệt, nếu tình trạng thuyên tắc mạch máu, ảnh hưởng đến chức năng của phổi, sản phụ có thể gặp nguy hiểm tới tính mạng.
– Dính vết mổ, các cơ quan tại ổ bụng, thậm chí dính các lớp cơ giữa thành bụng. Thông thường, tỷ lệ dính sẽ phụ thuộc vào số lần mổ, phương pháp mổ. Biến chứng này có thể khiến cho mẹ chịu đau đớn do ảnh hưởng trực tiếp đến hoạt động của các cơ quan trong ổ bụng.
– Ảnh hưởng tới những lần sinh nở tiếp theo, tăng nguy cơ bất thường nhau thai, nứt, vỡ vết mổ, tử cung. Nguy hiểm hơn, sinh mổ nhiều lần, các mẹ còn phải đối diện với nguy cơ thai ngoài tử cung.
Tìm hiểu thêm: Siêu thực phẩm giúp bạn phòng bệnh ung thư bàng quang

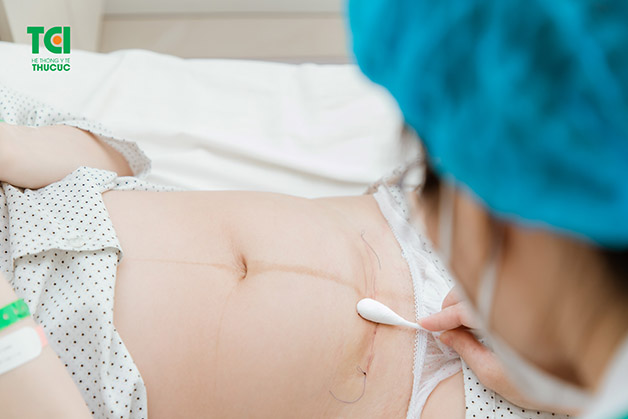
Đẻ mổ có thể khiến sản phụ gặp phải một số biến chứng sau khi sinh, tuy nhiên tỷ lệ những trường hợp này không nhiều
Đối với thai nhi, việc mẹ đẻ mổ cũng có thể dẫn tới biến chứng cho trẻ:
– Tổn thương tới thai nhi trong quá trình mổ đẻ do bác sĩ chuyên môn kém.
– Dễ mắc các bệnh hô hấp sau sinh do dịch nhầy trong hầu họng, mũi vẫn còn nhiều, chưa được tống ra. Điển hình nhất, trẻ ra đời nhờ sinh mổ thường bị chậm hấp thu dịch phế nang, các bệnh màng trong, cao áp phổi, thở gấp, thậm chí nghiêm trọng hơn có thể phải thở máy.
– Khả năng miễn dịch kém hơn do thai nhi không được tiếp xúc với hệ vi sinh vật có lợi trong ống âm đạo của mẹ.
– Trẻ sinh mổ cấp cứu thường bị tăng nguy cơ co giật, hệ thần kinh trung ương phát triển kém.
1.2. Thai phụ mổ đẻ dọc hay ngang tốt hơn?
Thông thường, các bác sĩ chuyên khoa sẽ dựa vào tình trạng của các mẹ bầu, dựa vào vết mổ đẻ cũ để đưa ra lời khuyên thai phụ nên mổ đẻ dọc hay ngang.
– Phương pháp mổ đẻ ngang: Khi mổ đẻ ngang, bác sĩ sẽ tiến hành rạch một đường từ 10 – 12cm. Vị trí đường rạch này sẽ nằm ngay trên xương vệ, theo đường viền quần trong, trên thành tử cung.
Ưu điểm của hình thức đẻ mổ này là để lại sẹo mổ mảnh, đẹp, nhanh lành, phục hồi. Tuy nhiên, hình thức sinh mổ này cũng có nhược điểm là cần nhiều thời gian hơn và nguy cơ mất máu cao hơn hình thức mổ dọc.
– Phương pháp mổ đẻ dọc: Với hình thức mổ này, bác sĩ sẽ thực hiện một đường rạch dọc trên bụng mẹ. Vị trí đường rạch này sẽ đi từ dưới rốn chạm đến vùng xương mu. Đường mổ dài và sẽ đi qua nhiều lớp để đến tử cung.
Ưu điểm của hình thức này là thời gian thực hiện nhanh chóng, thuận tiện, phù hợp với những trường hợp thai phụ mổ cấp cứu, vỡ tử cung, bị mất máu nhiều. Đặc biệt, mổ đẻ dọc, bác sĩ hoàn toàn có thể mở rộng vết mổ nếu cần thiết.
Nhược điểm của vết mổ đẻ dọc là dễ để lại sẹo lồi, sẹo xấu hơn mổ đẻ ngang.
>>>>>Xem thêm: Cách phát hiện ung thư cổ tử cung sớm
Mổ đẻ dọc hay ngang tốt hơn? Sản phụ thường được chỉ định mổ đẻ ngang
Cả hai hình thức mổ dọc và mổ ngang đều có những ưu, nhược điểm riêng. Tuy nhiên, quan trọng nhất, hình thức mổ đẻ đó cần phù hợp với hoàn cảnh và tình trạng sức khỏe của thai phụ, thai nhi trong quá trình chuyển dạ. Trên thực tế, hiện có tới 90% thai phụ mổ đẻ được mổ ngang do những ưu điểm vượt trội hơn về tính thẩm mỹ, đảm bảo an toàn hơn cho thể trạng sản phụ sau sinh.
2. Khi nào các mẹ cần đẻ mổ để đảm bảo an toàn?
Qua mỗi mốc tuần thai quan trọng trong quá trình theo dõi thai kỳ, bác sĩ Sản khoa thường đưa ra đánh giá, nhận xét, đồng thời tiên lượng về phương pháp sinh nở cho mẹ bầu. Đa phần các mẹ thường được khuyên đẻ thường. Thế nhưng, với những trường hợp sau đây, đẻ mổ lại trở thành một giải pháp, mang đến trải nghiệm sinh nở thuận lợi, an toàn cho thai phụ.
– Thai phụ có khung chậu hẹp, bất tương xứng với vòng đầu của thai nhi.
– Chuyển dạ thất bại, cơn co tử cung không mạnh, cổ tử cung không mở đủ khiến thai bị kẹt.
– Thai nhi gặp bất thường về dây rốn, nhịp tim không ổn định, cần được hỗ trợ đưa ra ngoài để đảm bảo an toàn.
– Mẹ bầu không mang thai đơn mà mang song thai, đa thai.
– Nhau thai có một số vấn đề bất thường như nhau tiền đạo, nhau bám mép, nhau bong non,…
– Thai to, lớn hơn cổ tử cung của mẹ.
– Ngôi thai ngang, ngôi thai ngược, không thuận.
– Mẹ bầu mắc một số bệnh nhiễm trùng, virus viêm nhiễm trong âm đạo, dễ gây ảnh hưởng tới mắt, mũi, da và hệ hô hấp của em bé trong quá trình chào đời qua ngả âm đạo.
– Thai phụ gặp các bệnh về tim mạch hoặc huyết áp.
Mổ đẻ là phương pháp sinh nở được ứng dụng cho nhiều trường hợp đặc biệt. Tuy nhiên, để quyết định mổ đẻ dọc hay ngang tốt hơn, chị em cần tiến hành khám và nghe theo chỉ định của bác sĩ. Hình thức đẻ mổ phù hợp không chỉ giúp đảm bảo “mẹ tròn, con vuông”, hạn chế những biến chứng không đáng có mà còn có thể đảm bảo tính thẩm mỹ sau sinh và sự an toàn ở những lần sinh con kế tiếp.
Lưu ý, các thông tin trên chỉ dành cho mục đích tham khảo và tra cứu, không thay thế cho việc thăm khám, chẩn đoán hoặc điều trị y khoa. Người bệnh cần tuân theo hướng dẫn của bác sĩ, không tự ý thực hiện theo nội dung bài viết để đảm bảo an toàn cho sức khỏe.
